La narcolepsia de tipo 1 comienza habitualmente en la segunda década de la vida, con dos picos de aparición, a los 15 y a los 35 años. La incidencia en niños se estima en 0,31 por cada 100.000 niños en 2002-2009. En 2010, tras la campaña de vacunación anti-HINI, se observó un aumento a 5,3 por cada 100.000 niños en un año en Finlandia. En toda Europa, la incidencia en niños menores de 5 años es más baja aún, de 0,13 por cada 100.000 niños [1].
Los principales síntomas son somnolencia diurna excesiva y cataplejía, a diferencia de la narcolepsia de tipo 2, que no presenta cataplejía. En los niños, la somnolencia diurna excesiva es el primer síntoma, y a menudo se asocia con cambios del comportamiento significativos, que se manifiestan paradójicamente como inquietud e irritabilidad. Respecto a la cataplejía, en los niños, y raramente en adultos, se presenta como un fenotipo peculiar, caracterizado por una hipotonía persistente y generalizada, con inestabilidad que provoca caídas. Estos síntomas empeoran con los estímulos emocionales. En un tercio de los niños se observa una forma de estado catapléjico localizado en los músculos faciales con ptosis y protrusión de la lengua. Otros síntomas en los niños son alteraciones del comportamiento, trastorno de alimentación en el sueño, deterioro cognitivo y obesidad [1].
La causa se desconoce, aunque existen datos que sugieren una afectación neurodegenerativa con componente inmunitario en sujetos predispuestos por positividad al antígeno leucocitario humano HLA-DQB*0602, junto con desencadenantes ambientales (virus de la gripe HINI, vacunación anti-HINI y estreptococo β hemolítico) [2,3].
El diagnóstico se basa en la evaluación clínica de los síntomas, así como en pruebas de laboratorio y estudios de sueño especializados (polisomnografía y test de latencias múltiples del sueño), y en la medición de la ausencia o reducción drástica de la hipocretina-1 en el líquido cefalorraquídeo [4].
El tratamiento requiere un abordaje integral, además del tratamiento farmacológico y conductual (siestas, dieta y ejercicios no violentos), también en los aspectos psicosociales del niño, la familia y el colegio. Los principales fármacos son promotores de la vigilia (modafinilo), psicoestimulantes (metilfenidato), el oxibato sódico tanto para la somnolencia diurna excesiva como para la cataplejía, además de los antidepresivos tricíclicos. Recientemente se ha aprobado el pitolisant (antagonista/agonista inverso de los receptores de la histamina) en niños mayores de 6 años como tratamiento eficaz en la reducción de la somnolencia diurna excesiva y el número de ataques de cataplejía [3,4].
Niña de 12 años que consulta a urgencias a los 6 años por cuadro de tres semanas de somnolencia, episodios de atonía muscular generalizada de corta duración, que progresaron hasta volverse constantes con debilidad en los pies, que producían inestabilidad y caídas, con limitación en la deambulación.
Como antecedentes relevantes presentaba intervención de comunicación interauricular y vacuna antigripal H1N1.
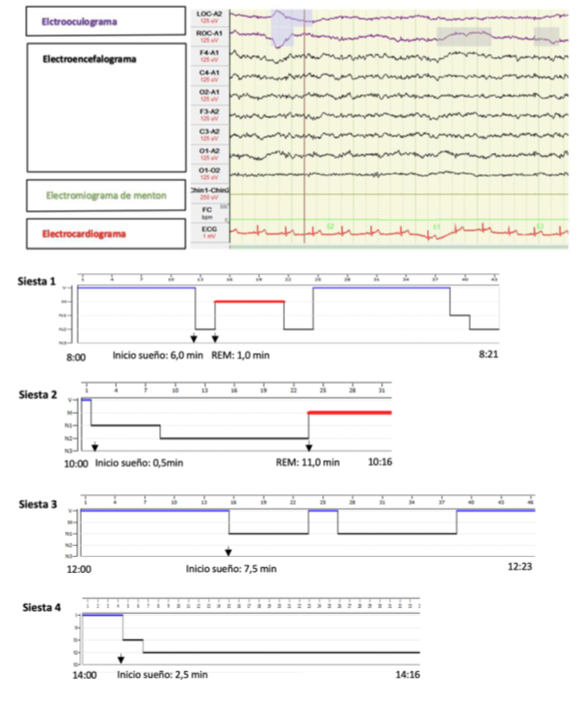
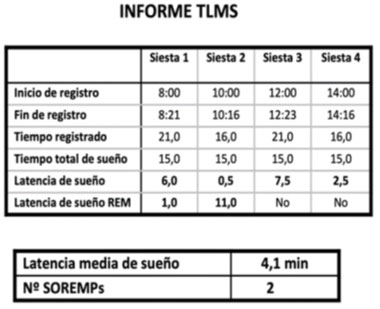
La paciente consultó hasta en tres ocasiones y se descartaron procesos infecciosos. Al final ingresó y se le realizó una tomografía axial computarizada y un electroencefalograma, que fueron normales, ante la sospecha de epilepsia de tipo ausencias, un electromiograma y estimulación repetitiva normal por sospecha de miastenia grave. A la semana del ingreso, en entrevista dirigida, refirió empeoramiento con la risa y somnolencia desde hacía algún tiempo. Se solicitó videoelectroencefalograma diurno con sospecha de astenia/cataplejía. En el videoelectroencefalograma se observó entrada en sueño a los tres minutos, con clínica de hipotonía generalizada continua y en los músculos faciales (apertura bucal, protrusión de la lengua y ptosis palpebral), que empeoraba (caída cefálica) con la risa, correspondiente a un estado catapléjico. Se reconvirtió a test de latencias múltiples del sueño: latencia del sueño de cuatro minutos y un segundo con períodos de sueño REM en dos siestas (Figs. 1 y 2). Se le diagnosticó narcolepsia de tipo 1. La punción lumbar mostraba hipocretina 1 < 10 pg/mL y el antígeno leucocitario humano era positivo. En el primer año tenía revisiones cada 15-30 días, en las que se indicaron siestas y, de forma progresiva, tratamiento con metilfenidato y fluoxetina. Presentó una evolución tórpida con ligera disminución de la somnolencia diurna excesiva, difícil control de la cataplejía, con un episodio nadando con riesgo vital, irritabilidad, ansiedad, con aumento de la ingesta nocturna, y mal rendimiento escolar. Al año se le realizó un control en un centro especializado en Madrid y se inició oxibato sódico. Tras dos años, la evolución era similar. La polisomnografía y el test de latencias múltiples del sueño de control con tratamiento de oxibato sódico mostraron valores similares a los iniciales y, como efecto farmacológico, apneas centrales con hipoxemia en la polisomnografía (Fig. 3). Se suspendió el oxibato sódico y se inició pitolisant. Lleva dos años con pitolisant, con una dosis actual de 36 mg día, además de metilfenidato 20 mg tres dosis al día, fluoxetina 7,5 mg dos veces al día y tres siestas al día. El seguimiento muestra un mejor control de la somnolencia y la cataplejía, aunque persiste la ingesta nocturna de alimentos.
La narcolepsia en la población pediátrica es un subgrupo de pacientes particularmente desafiante para el reconocimiento de la enfermedad, debido a la variabilidad clínica respecto al adulto. En cuanto a la somnolencia diurna excesiva manifestada como alteración del comportamiento en los niños, habitualmente se subestima, con retraso en el diagnóstico. Además, es más perjudicial en los niños que en el adulto, con mayor impacto negativo en su vida social y escolar. Respecto a la cataplejía en niños, presenta una variedad de formas que desaparecen gradualmente a lo largo del curso de la enfermedad y finalmente conducen a la forma clásica de cataplejía.
Para el diagnóstico de la narcolepsia se utilizan pruebas como el test de latencias múltiples del sueño con una serie de criterios definidos y validados en 2019 por la Academia Americana de Neurología, además del antígeno leucocitario humano positivo y la determinación de hipocretina, que, de aparecer por debajo de 110 pg/mL, indicaría la presencia de la enfermedad [5].
Recientemente, el diagnóstico de narcolepsia ha aumentado, debido al aumento de casos tras la pandemia de HINI y la vacunación, como en el caso de nuestra paciente, además de mayores factores ambientales o mayor conciencia de la enfermedad.
En cuanto al tratamiento de la narcolepsia, no existe una cura, por lo que el enfoque se centra en el manejo de los síntomas. Además de las medidas de higiene del sueño y el tratamiento farmacológico, se debe prestar atención a los aspectos psicosociales concernientes al niño, la familia y el colegio para reducir las comorbilidades sociales y académicas, que podrían llegar a tener consecuencias nefastas, especialmente en los niños [6].
La narcolepsia en el adulto es una enfermedad rara, y en la edad pediátrica es aún más desconocida, además de presentar una clínica atípica, que hace que el retraso del diagnóstico sea mayor y llegue aproximadamente a 10 años desde el inicio de los síntomas y, sorprendentemente, en el 60% de los casos no se considera en el diagnóstico inicial del paciente. En nuestro caso, además de la somnolencia diurna excesiva y la irritabilidad, llama especialmente la atención el inicio mediante un episodio de hipotonía generalizada y facial continua (estado catapléjico). El desconocimiento de la enfermedad y una historia clínica incompleta en un primer momento condujeron a sospechar erróneamente patologías que cursan con alteraciones de la transmisión neuromuscular y epilepsia. Una historia clínica y una exploración física completa, junto con los resultados del test de latencias múltiples del sueño realizado, fueron decisivas en el diagnóstico de esta paciente. Evolutivamente, la paciente presentó evolución tórpida con difícil control a múltiples fármacos. El tratamiento con nuevos fármacos recientemente aprobado de uso pediátrico ha permitido un mejor control de la somnolencia diurna excesiva y la cataplejía.
En resumen, un mayor conocimiento y conciencia sobre esta enfermedad, y un enfoque exhaustivo y preciso en el diagnóstico diferencial, prestando atención a los síntomas relacionados con el sueño, permitirán identificar adecuadamente los trastornos subyacentes y brindar el tratamiento adecuado, mejorando así la calidad de vida y el bienestar de los niños afectados.
10.07.23.
La redacción de los casos clínicos que han participado en el I Concurso de casos clínicos ‘Abre los ojos en narcolepsia’ no ha recibido ninguna financiación. La publicación del suplemento ha sido patrocinada por Bioprojet España.
Los autores declaran no tener conflicto de intereses.
Esta biblioteca la componen casos seleccionados a través del concurso Abre los Ojos en Narcolepsia, promovido por Bioprojet España y con el aval de la Sociedad Española del Sueño.
El concurso Abre los Ojos en Narcolepsia tiene
como temática casos clínicos con interés científico y/o asistencial, respecto a su presentación clínica, diagnóstico, abordaje terapéutico, o de cualquier ámbito. Respecto al tratamiento, los casos presentados pueden incluir pacientes de novo, o tratados con medicamentos en combinación o a los que se les haya realizado un cambio en su medicación para tratar la narcolepsia.
La narcolepsia es una enfermedad neurológica, crónica y rara que afecta la capacidad de las personas para regular el sueño. Así, su síntoma más característico es la somnolencia excesiva, que se presenta como una necesidad irresistible de dormir en cualquier momento del día.
Conoce más en: www.lorarodelsueno.es
Un caso clínico favorece una descripción ordenada, tanto de los síntomas como de los acontecimientos que le ocurren a un paciente en el curso de una enfermedad, hasta su tratamiento y evolución, facilitando el aprendizaje continuo del profesional y el manejo de la incertidumbre en la práctica clínica diaria.
Bioprojet es una compañía internacional fundada en 1982 que agrupa investigación académica y desarrollo farmacéutico industrial para diseñar y desarrollar fármacos precursores de nuevos grupos terapéuticos.

BIOPROJET PHARMA
Calle Retamar, 11
28043 Madrid
info@bioprojet.es
anafilaxia@bioprojet.es
narcolepsia@bioprojet.es