Índice de Contenidos
Guía Galaxia
La anafilaxia es la reacción alérgica más grave. Dado su desconocimiento, desde la sociedad española de alergología se impulsó la elaboración de una guía consensuada sobre la actuación en anafilaxia, que es publicada en 2009 (GALAXIA) y en la que colaboraron otras 3 sociedades científicas. El objetivo era que ocupase un lugar destacado en los protocolos de atención médica en servicios de urgencia y emergencia, en atención hospitalaria y extrahospitalaria, tanto para el personal médico como de enfermería.
Actualizaciones y novedades
En 2016 se realiza la primera actualización. La guía 2022, 2ª actualización, se presenta en formato web. En ella participan 9 sociedades científicas y 5 asociaciones de pacientes y tiene como principal novedad el incluir la perspectiva del paciente y la implicación de la sociedad en crear ambientes seguros, para los pacientes alérgicos en riesgo de padecer una anafilaxia. A continuación, se comentan sus principales novedades.
Fisiopatología
En cuanto a la fisiopatología de la anafilaxia, se describen los mecanismos implicados (IgE, IgG, Factor de Activación plaquetar, sistema del complemento, sistema de coagulación y del receptor MRGPRX2) así como los factores responsables de la susceptibilidad individual (mutaciones genéticas en mastocitos como la D816V en el receptor c-kit asociada a la mastocitosis sistémica, el gen KARS, el déficit de PAF acetilhidrolasa y alteraciones en el metabolismo de los eicosanoides).
Diagnóstico
La dificultad en el diagnóstico de la anafilaxia estriba en que no hay un grupo de signos o síntomas patognomónicos.
Criterios clínicos
La actualización de 2022, replica la propuesta por la WAO para un diagnóstico en base a dos criterios frente a los tres supuestos clásicos:
-
- Afectación de piel y/o mucosas junto con afectación de, al menos, otro órgano (respiratorio, cardiovascular o digestivo)
- instauración aguda de hipotensión o broncoespasmo o afectación laríngea tras exposición a un alérgeno potencial o conocido, con/sin afectación cutánea.
En cuanto la clasificación de gravedad de las reacciones de hipersensibilidad se ha propuesto un sistema con 5 grados de los cuales III, IV y V serían anafilaxia. En los factores que influyen en la gravedad de la anafilaxia: se incluyen factores del paciente, según el órgano afectado, factores dependientes del alérgeno y cofactores.
Pruebas de laboratorio
Para apoyar el diagnóstico clínico se señala la consideración de un incremento de la triptasa basal del 20% y, al menos, 2 μg/l como sugestivo de anafilaxia (triptasa basal x 1,2 + 2) y la sospecha de alfa-hipertriptasemia hereditaria o mastocitosis si excede el valor de referencia.
Tratamiento
El éxito del tratamiento de una reacción anafiláctica depende de varios factores: la preparación del personal que atiende al paciente, el reconocimiento temprano de la anafilaxia y el tratamiento precoz y enérgico.
Además del algoritmo de actuación, se adjunta el Food Allergy Severity Score para la identificación de los órganos afectados.
Adrenalina
La adrenalina es el fármaco más eficaz para el tratamiento de la anafilaxia. Se incluye el uso de adrenalina IV a dosis bajas para tratar reacciones refractarias a la administración intramuscular (IM). También se incluye la utilidad de adrenalina nebulizada sin diluir (3-5 mL ) en edema laríngeo, junto con la adrenalina IM.
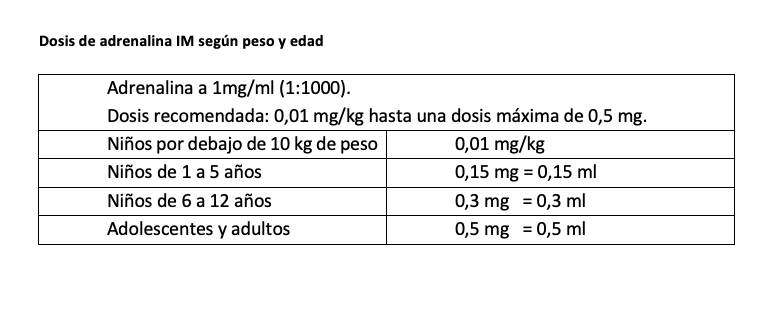
La adrenalina IM es la vía de elección en el tratamiento inicial de la anafilaxia en cualquier situación, debido a que se obtienen unas concentraciones plasmáticas más rápidas y altas que por vía subcutánea (SC), y presenta un mayor margen de seguridad que la administración intravenosa (IV). El mejor sitio de administración es la cara anterolateral del muslo.
La dosis recomendada para adultos (1 mg = 1 ml de adrenalina en solución acuosa 1 mg/ml, también etiquetada como 1/1.000) es de 0,01 mg por kilogramo kg de peso, hasta un máximo de 0,5 mg. Este tratamiento puede repetirse cada 5-15 minutos según la gravedad de la anafilaxia y la tolerancia del paciente. En lactantes y niños, la dosis recomendada es de 0,01 mg por kilogramo, con un máximo de 0,5 mg y puede repetirse en 5-15 minutos si es necesario.
Valoración alergológica y prevención
El paciente tras haber sufrido un episodio de Anafilaxia es vulnerable a sufrir otro, por lo que es necesario que tras el alta se les informe de las recomendaciones a seguir y además realizar un estudio alergológico y un plan de prevención.
En la actualización de 2022, se describe como debe realizarse una valoración por un alergólogo incluyendo historia clínica detallada, pruebas complementarias cutáneas y serológicas para identificar el alérgeno causante; la determinación de triptasa basal para descartar enfermedades mastocitarias, evaluar la situación de riesgo del paciente ante nuevos episodios, se incluyen las indicaciones para prescribir 1 o 2 auto inyectores. Con todo ello establecer un plan de prevención de nuevos episodios y la educación en el uso de auto inyectores de adrenalina.
Perspectiva del paciente
Al ser la Anafilaxia una afectación crónica, se destaca la atención a largo plazo del paciente para instaurar medidas de prevención y educación para reconocer y tratar posibles nuevos episodios. Al ser una enfermedad cambiante a lo largo del tiempo y, en algunos casos, poder alcanzarse la curación, los planes de acción deben adaptarse y modificarse en función del riesgo.
Los pacientes que sufren anafilaxia o sus familiares o cuidadores tienen una elevada afectación de la calidad de vida por el miedo de sufrir nuevos episodios, por las limitaciones en la vida social y laboral y por las restricciones que su alergia conlleva.
Planes de acción para el reconocimiento y tratamiento
La educación en anafilaxia debería ser individualizada y adaptarse a cada paciente. Para el manejo individualizado de la anafilaxia se debe entregar al paciente un plan de acción por escrito, al menos una vez tras el diagnóstico. En este plan debe ir detallado el tratamiento a seguir en caso de un episodio de anafilaxia, información para prevenir recurrencias, evitación de desencadenantes, factores de riesgo y cofactores. También existen planes individualizados para cada tipo de centro.
- En los centros educativos desarrollar actividades de divulgación y formación, con fin de sensibilizar al profesorado y alumnado. También desarrollar actitudes de prevención y de inclusión de los niños afectados que contribuyan a la mejora de calidad de vida y bienestar del afectado en el centro escolar.
- Por otro lado, en los restaurantes, a pesar de las normas obligatorias sobre la información alimentaria que se debe facilitar al consumidor, no se ha alcanzado una seguridad alimentaria en hostelería, principalmente debido a una falta de sensibilidad y formación.
- Para los centros de ocio se recoge una propuesta de gestión y control encaminada a lograr un ambiente seguro (espacio alergo-protegido) para el paciente alérgico.
- Por último, las Asociaciones de pacientes (AAPP) tienen un papel en el acompañamiento y formación al paciente con anafilaxia, dan a conocer a la sociedad la patología, visibilizan y conciencian a los sectores susceptibles de influir en la vida diaria del paciente. Trabajan para recoger y mejorar las condiciones de vida de los pacientes, por lo que tienen voz y potestad para reivindicar y exigir a las administraciones públicas mejoras normativas y de atención a los pacientes.
Dra. Arantza Vega Castro
Licenciada en Medicina por la Universidad del País Vasco, Doctora en Medicina por la Universidad de Alcalá y Especialista en Alergología vía MIR en el Hospital La Paz, Madrid. Es jefa de la Sección de Alergología del Hospital Universitario de Guadalajara y profesora de Inmunología Clínica y Alergología del grado de Medicina de la Universidad Internacional de Cataluña. Áreas de interés: alergia al veneno de himenópteros, anafilaxia, desensibilización a medicamentos e inmunoterapia.